自然な治療法から高度医療へステップアップ
一般的に、不妊治療はタイミング療法からスタートし、半年~1年くらいつづけて妊娠しなければ、つぎのステップとして人工授精を勧められます。
人工授精を半年~1年くらい行い、それでも妊娠しないときは、体外受精、顕微授精というつぎの段階の治療が勧められます(不妊治療の流れのめやす)。ただ検査結果によりタイミング療法では効果がないとわかる場合は、最初から高度医療が勧められることもあります。
高度医療を受けるときは夫婦で十分に話し合って
日本で行われている不妊症の高度医療は、人工授精、体外受精(胚移植、凍結受精卵移植)、顕微授精です。精子の凍結、睾丸や副睾丸から精子を採取しての顕微授精、受精卵の着床前遺伝子診断なども認められています。
厚生労働省の専門部会は、第三者からの精子、卵子、受精卵の提供を容認しました(子どもに「出自を知る権利」を認める、兄弟姉妹からの提供は認めない、夫婦とも不妊症にかぎる、の条件付き。日本産婦人科学会は検討中)。
いまや年間約1万人の赤ちゃんが、体外受精(胚移植、凍結受精卵移植)や顕微授精で生まれているといわれます。
本来、体外受精は、これ以外では妊娠できないという人に行われる治療法でしたが、最近は広範囲に行われているようです。体外受精は排卵誘発剤を使うために、卵巣が大きく腫れ、腹水がたまる卵巣過剰刺激症候群になることがあります。また採卵の時期は、毎日注射をしなければなりません。健康保険が使えず、からだにも経済的にも負担がかかります。顕微授精では子どもへの染色体異常の遺伝も疑われています。
高度医療は不妊のカップルにとって福音ですが、ステップアップを勧められたときは、内容をきちんと理解し、夫婦でよく相談しましょう。
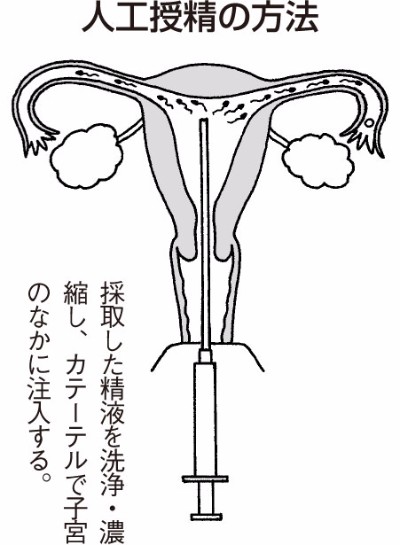
人工授精
人工授精は、排卵の時期に、男性が採取した精液を女性の子宮の奥深くに注入する方法です。夫の精液を使うAIH(配偶者間人工授精)と、夫以外の精液を使うAID(非配偶者間人工授精)があります。
適応するケース
精子濃度が低い乏精子症、運動率が低い精子無力症、勃起障害など、自然なセックスでは妊娠が期待できない場合、女性の頸管粘液の分泌量が少なくて、精子が子宮まですすめない場合などに適しています。
検査結果では異常がなく、原因がわからないのに、なかなか妊娠しないときにも勧められる方法です。
方法
まず超音波検査や尿検査で排卵日を特定します。実行する日の朝、男性はマスターベーションして精液を採取します。精液の採取は、家で行っても病院で行ってもかまいません。家で行ったときは、1~2時間以内に病院に持参します。
採取した精液の一部を、女性の子宮に注入します。それには、そのまま注入する方法や、培養液で精子を洗浄し、遠心分離して精子を濃縮したあと、行う方法などがあります。
精液を直接注入すると子宮が収縮して痛むため、0.5cc以上は入れられません。また精液には細菌が含まれていることがあり、子宮が感染を起こす心配も。そのため現在では、洗浄・濃縮した精液を注入する方法が主流です。
精液が注入されたあと、女性は20~30分、横になったまま休みます。
外来で行うので、その日に帰れます。
妊娠率
人工授精の妊娠率は5%前後と、あまり高くありません。5回程度行い、妊娠しなければ排卵誘発剤を使って、2~3回人工授精を試みる病院もあります。半年~1年くらい行って妊娠しなければ、体外受精など別の方法を勧められることが多いようです。
問題点
子宮が細菌に感染する可能性もあります。そのため感染予防の抗生物質が処方されることがあります。
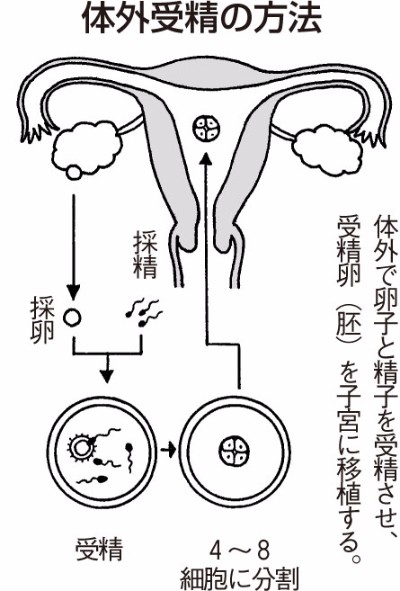
体外受精・胚移植
体外受精は卵巣から採取した卵子を体外で精子と受精させ、受精卵(胚)を子宮に移植する方法(多胎妊娠を防ぐため、胚移植する受精卵は3個まで)です。残った受精卵は、マイナス196℃の液体窒素で凍結保存することも可能です。受精卵を凍結しておくと、もう一度採卵することなく、いいタイミングで移植(凍結受精卵移植)できるメリットがあります。
適応するケース
(1) 両側の卵管閉塞、卵管水腫、卵管周囲の癒着などがある、(2) 女性に抗精子抗体がある、(3) 乏精子症、精子無力症、膿精液症などの男性不妊、(4) 人工授精をくり返しても妊娠しない、(5) 原因不明の場合などに有効。
方法
つぎの手順で行われます。
(1) 体外受精を行う周期に排卵誘発剤を注射します。いくつかの卵胞が十分に育ったら、医師が超音波画像を見ながら、腟から長い針を卵巣まで入れて卵胞を突き刺し、卵子を吸引します。
(2) 卵子は、培養液の中に入れられます。
(3) 採卵を確認したあと、男性はマスターベーションして精液を採取します。
(4) 運動性のよい精子を選び出し、卵子を入れた培養液に入れ培養を続けます。ふつうは翌日、受精が確認されます。
(5) 受精1~2日後、細胞分裂して4~8分割になった受精卵(胚)を子宮の入り口から子宮に移植します。受精卵を子宮の筋肉を通して移植するTMET法という方法もあります。
(6) 採卵後は黄体機能不全が起こりやすいので、黄体ホルモンを注射や薬で補充します。
妊娠率
病院によっても異なりますが、最近は、胚移植1回の妊娠率は25%前後にアップしているといわれます。
体外受精のバリエーション
ふつうの体外受精より妊娠率が高いといわれている治療法に、つぎの方法があります。
(1) GIFT(ギフト)法
卵巣から採卵した卵子と、運動性のよい精子を受精前に卵管膨大部に移植します。ふつうは、片方の卵管に卵子を2個移植します。
(2) ZIFT(ジフト)法
体外で受精させた受精卵を、細胞分裂する前の状態で卵管膨大部にもどします。GIFT法より妊娠率が高いといわれます。
(3) 胚盤胞移植
採卵後、5~6日培養し、受精卵が胚盤胞になるまで発育させてから子宮内に移植する方法です。
(4) 2段階胚移植
ふつうの体外受精と、胚盤胞移植を組み合わせた方法です。まず、体外受精して細胞が4~8分割した受精卵を2個、子宮に移植します。そして残りの受精卵をさらに培養し、胚盤胞を一つ子宮に移植します。
(5) アシステッド・ハッチング(孵化補助)
胚は着床直前に、内側の細胞(胎児に育つ部分)が透明帯の一部を破って外に飛び出し(孵化)着床します。透明帯が厚かったりかたかったりして破れにくいときは、胚を子宮にもどす前に透明帯の一部を破っておいて、着床率を上げる手助けをする方法です。
問題点
多胎の可能性が高い、からだや経済的な負担が大きい、などです。
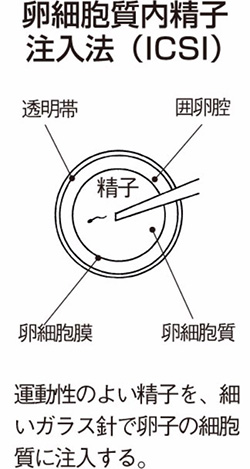
顕微授精
顕微鏡で見ながら、卵子の中に精子を注入し、受精させる方法です。いくつかの方法がありますが、現在は、妊娠率が高い卵細胞質内精子注入法(ICSI。卵子の細胞質に精子を直接注入する)を行うのが主流です。
適応するケース
受精するためには、精子が、卵細胞をおおっている透明帯や卵細胞膜を突き破らなければなりません。精子にその力がないと考えられる重症の乏精子症や精子無力症の場合は、顕微授精が適しています。また無精子症でも睾丸や副睾丸から精子を取り出して行うことが可能など、男性不妊に光明をもたらしています。
方法
つぎの手順で行われます。
(1) 排卵誘発剤を注射して卵胞を育て、採卵します。採卵直後の卵子は顆粒膜細胞に包まれているので取り除き、培養液に入れます。
(2) 男性に採精してもらい、運動性のよい精子を選び出し、培養液に入れます。
(3) 顕微鏡を見ながら、非常に細いガラス針に精子を一つ吸い込み、その針を卵子の細胞質に差し込んで注入します。
(4) 精子を注入した卵子を培養液に入れ、培養を続けます。
(5) 翌日、受精しているかどうかを確認して、受精していれば、その翌日、子宮に胚移植を行います。
妊娠率
通常の体外受精と、そう変わらないといわれています。
問題点
精子に染色体異常があるものが含まれていたり、遺伝子の異常があった場合、子どもに染色体異常がでるおそれや、遺伝子の異常が引きつがれる可能性は否定できません。選択するときはふたりでよく話し合いましょう。
不妊治療の高度医療についてもっと知る
人工授精、体外受精、顕微授精の方法と問題点ベビカムは、赤ちゃんが欲しいと思っている人、妊娠している人、子育てをしている人、そしてその家族など、妊娠・出産・育児に関して、少しでも不安や悩みをお持ちの方々のお役に立ちたいと考えています。
本サイトは、妊娠・出産・育児に関して、少しでも皆さまの参考となる情報の提供を目的としています。
掲載された情報を参考に、気になる症状などがあれば、必ず医師の診断を受けるようにしてください。